



矯正治療のリスク
MENU院長日誌
学会・セミナー
-
第82回 日本矯正歯科学会学術大会開催さる
2023年 11月 1日〜3日、第 82回日本矯正歯科学会学術大会が新潟市の朱鷺メッセで開催されました。
本大会は日矯設立 100周年、聞きたい演題がたくさんあり、楽しみにして新潟入りしました。大会初日、朝少し早めに会場入りし、総合受付近くのテーブルで抄録集を再チェックしていると、向こうから尾島先生が。
先生と記念撮影をして、少しお話。
尾島先生はアライナーにかけては世界をリードする先生です。
12月 2~3日の JAAO行きますが、土曜日しか出れない旨お伝えしたところ、数日後、1日しか出れない先生のためにオンデマンドで配信しますというメールあり。
まさか僕のことでは無いと思いますが、有り難いことです。
まず、学会開会式で大会長の齋藤功先生の御挨拶。
齋藤先生は新潟大学の教授、本大会の大会長であり、日矯学会の理事長をも兼任されていらっしゃいます。
退官されたとのことですので、会場で記念撮影を御願いしたところ、快く一緒に撮って下さいました。
齋藤先生と言えば、Standard edgewise、研究も第一人者、お人柄も優しく、紳士的な先生で、学生からも尊敬され、憧れられています。
退官された後も甲北信越矯正歯科学会でお会い出来ることを楽しみにしています。学術講演は「矯正治療における形態と機能の関連を探る」というシンポジウムから始まり、日大松戸の根岸慎一先生、新潟大の大川加奈子先生、鶴見の菅崎弘幸先生、鹿大の大賀泰彦先生、医科歯科の小野卓史先生が講演されました。
偶然なのかはわかりませんが、今回の学会ではシンポジウムや海外講演も含めて拡大に関する講演が多く、中には、特に狭窄もしていない混合歯列期の拡大を行っているなど、拡大の判断基準が明らかに間違っている先生もいました。
ひろ矯正歯科のホームページでは拡大に関する注意喚起を記していますが、一般歯科医がパノラマレントゲンだけ撮って、歯が入る隙間が足りないからアゴを拡げなければいけない、と、間違った拡大を行い、5年も 6年もアゴを拡げ続けて、目を覆いたくなるような状態になって、泣きついてくる患者さん(=被害者)が後を絶ちません。
混合歯列期にパノラマを撮れば、未萌出の側方歯が重なって写るのは当たり前で、そんなことも知らないで「歯が入りきらない」、「アゴを拡げる治療が必要」と言う先生が矯正歯科専門医にもいるのには辟易とします。
Basal arch云々言ったところで、人によって Cranial width も違えば zygomaticも違うし、arch widthも違うので、何を根拠に拡大が必要というのか、間違っていることに気付いて下さい。
特に一般歯科の先生、矯正の専門的知識も治療技術も無いのに、これ以上患者さんを食い物にして被害者を増やすのはやめてください!
シンポジウムなので遠慮せずに挙手発言しようと思いましたが、隣に座っていた芽生先生が「教授なんだから、やめな」って制止するので思いとどまりましたが、やはり発言したほうが良かったような気がします。海外特別講演は West Virginiaの Peter Ngan先生、Maxillary expansion and protraction in the primary, mixed and permanent dentitionsという演題で講演されました。
Ngan先生からは、10年ほど前に Class III bookを書くのでリンガルの Class III 治療について3症例くらい治療方法について書いてくれと頼まれ、これでどうだ、とばかりに 10症例出してリンガルのメカニズムについて書いたところ、大反響、2019年の Angle biennial meetingでは、先生のほうから声をかけて下いました。

Ngan先生は、とても friendly な優しい先生です。
講演では、混合歯列期の患者さんに implant anchorを使って expansionを供覧しておられましたが、う〜っ、、、若年者は implantが fail outしやすいのに、なんでわざわざインプラント使うか、、、私なら implantは使わず、普通に Bandingして、通常の skeleton typeの RPEを使うけどなあ、、、質疑応答の時間があったので、質問しようと思いましたが、折角の講演に水を差しても申し訳ないので遠慮しました。
Protractionに関しては、参考になる部分がありました。シンポジウム 2は「100周年学術研究プロジェクトの意義、進捗そして今後」というテーマでと昭和の中納治久先生、北大の佐藤嘉晃先生、医歯大の小川卓也先生、鹿大の宮脇正一先生とその研究グループ、東北大の金高弘恭先生の講演、さすが、一流の先生達は違います。
もう一人の海外特別講演は Connecticutの Ravindra Nanda先生の「Reflections on the Last Five Decades and Predictions for the Next Fifty Years of Clinical Orthodontics」、 国内特別講演は、牧野惇さんの「アナログとデジタルの境界を跨ぐ表現」という講演、非常に興味深く聴かせて頂きました。
やはり日本矯正歯科学会大会は日本で一番古くからある、日本で最大の矯正歯科学会、会場の空気が張り詰めていて厳かでイイナと思いました。
学会のあとは associateの村上先生と一緒にお食事.

学会前日はゴルフコンペにも参加しました。
良いコースでしたが、カートがリモコンじゃないので、逆に疲れました。
2024年の JOSは、10月 29〜31日、横浜で開催されます。
-
日本臨床矯正歯科医会を退会
今から 35年ほど前でしょうか、大学の医局員時代に日本臨床矯正歯科医会(以下日臨矯)の例会にゲスト参加する機会があり、矯正専門医を志していた自分は日本矯正歯科学会学会(以下日矯学会)とは違った at homeな空気の日臨矯に感動し、当時の矯正専門医の先輩方を見て憧れ、入会を希望しました。
しかしながら、日臨矯は「開業している矯正専門医しか入れない」という会規があり、医局員の自分は入会する事が出来ず、将来開業したら必ず入会しようと思っていました。
開業して少ししてから入会し、最初は良い会だと思いましたが、暫くすると納得出来ない部分がいくつか見えてきて(後述)、大会にも全然参加しなくなりました。
年 16万円という世界屈指の高い会費を毎年支払いつつ、会から送られてくるリーフレットや書類は、私には全く役に立たない物ばかりで(必要だと思っている会員がいるのか疑問です)、法外な年会費を支払いながら会員資格を継続してゆくメリットは感じなかったものの、特に辞める理由もなかったため、20余年会員資格を継続して来ました。
ところが先日、専務の対応*があまりにも腹立たしく、到底容認出来るものではないために、6月3日で日臨矯を退会しました。
16万円という会費を振り込んで 4日後のことです。
その 4日間に会からの恩恵は微塵も受けていませんので、16万円の返金を求めました。
お金惜しさではなく、専務をはじめとする執行部の対応を見るために返金を求めたのですが、 1円たりとも返金して貰えませんでした。
会規や法律論は兎も角として、4日間で 16万円、皆さんはこの話を聞いてどう思われるでしょうか。
最近、日臨矯を退会する先生が多く、特に日本矯正歯科学会の臨床指導医(以下日矯専門医)や、日本だけでなく海外でも有名な先生が次々と退会してゆくのを見て、驚き、不思議に思っていました。
私は、みんなが辞めるから自分も辞める、という考えは持ちあわせていないので、辞めるつもりは無かったのですが、専務と会長の対応、さらに、矯正専門医の会である筈の日臨矯の実情と今後の方向性が容認出来なくなったので退会しました。
辞めた一番の原因は専務の態度で、そもそも会長はじめとして選挙で選ばれたということは、一人一人の会員が「私の代わりに会を良い方向に運営して下さい」と託して選んでいる筈ですから、会員の言葉に真摯に耳を傾け、会員から問題指摘や質問があれば真摯に対応する義務がある筈で、会員よりもむしろ低姿勢でなければならない筈です。
ところが、一般会員よりも身分が上であるかの如く、「聞き捨てならない」「時期執行部に申し送りする」など高圧的なメールを送ってくる、屁理屈ばかり羅列して、都合の悪いことには答えない。
会長も会長で、私のメールに返答することなく完全無視、こんな専務や会長では、退会者が出るのは当然かと思われます。
そもそも日臨矯は、開業している矯正専門医の集まりの筈です。
知人の矯正専門開業でない先生が入会を希望しても入会出来ませんでしたし、日臨矯のHPには
「わたしたちはオルソドンティストです」
「日本臨床矯正歯科医会は、会員一人ひとりが矯正歯科の専門開業医としての豊富な経験と責任の上に立つオルソドンティストであることを厳しく自らに課し、日々患者さんに向き合っています。」
と詠っています。

さらに、「新・東京宣言」では
「私達は、正歯科専門開業医として自己研鑽に努め、その専門的知識・技術をもって良質な橋正歯科医療と安心できる医療態勢を提供することで、国民の健康増進、生活の質の向上に貢献します。」と書かれています。

この webisteは、日臨矯の会員だけでなく、世界中の人に公開されているものです。
ところが実際には、矯正専門医でない小児歯科医や一般歯科医が何人か在籍しています。
こんなことは断じて許される問題では無く、放置しておいては矯正専門医の存在そのものさえも危うくなってきますので、私は今から10年ほど前、正式な手続きを踏んで、「日臨矯は開業している矯正専門医だけが入会出来る筈なのに、何故小児歯科の先生が会員なのか」と総会で質問しました。
総会では執行部は明確な回答せず、あとから送られて来た返答は、「●先生が入会したその年度だけは矯正専門医以外でも入会出来たのです」とのこと。
こんな滅茶苦茶な話があるでしょうか?
当時の会長は「会の根幹に関わる問題です」と言っているのに、執行部はこの問題を解決しようとしないどころか、その会員擁護にまわる。
さらに、この●先生は、日臨矯だけでなく、世界でも極めて威厳のあるアメリカの矯正専門医の会にも applyして会員となっています。
その会は入会資格として“Affiliate members shall have been actively engaged in the exclusive practice of orthodontics for at least five years” と明記されています。
つまり、入会資格として、直近の5年間は矯正歯科だけを専門に行っていること、と明記されていますが、●先生は、applyした時点では、日本小児歯科学会の小児歯科専門医として登録されていました。
日本小児歯科学会は、専門医について以下のように定めています。
第2条規則第2条に定める専門医指導医の認定のためには次の要件を満たさなければならない。
(1)診療実績のうち小児患者の占める割合が50%以上
(2)最近5年間に小児歯科分野の論文発表あるいは学会発表が3編以上
(3)最近3年間に小児歯科分野の学会活動および地域活動に5回以上参加
第9章専門医の認定更新、第20条専門医は、5年ごとに認定更新を受けなければ、その期間の経過によって、その効力を失う。
つまり、日本小児歯科学会の小児歯科専門医であるということは、上記米国の学会の入会規約に沿っていないということを自ら証明していることに他なりません。
この●先生が “shall”の意味を勘違いしているということは無いでしょうし、知っていて applyしたのであれば、これはモラルの問題、人間性の問題になってきます。
日本の矯正歯科界はその小児歯科医に掻き回され、矯正専門医自体が存在しなくなる危機に瀕しています。
私は、その小児歯科医を個人批判しているのではなく、「資格」について論じているのです。
そもそも資格とは何か。
何かをしようとする場合、自分にはその資格があるのかどうか、一番最初に考える筈です。
例えば、自動車運転免許。
日本では運転免許は18才からと定められています。
「自分は子供の頃からレースをやっているから、車の運転はそのへんの人より上手い」と、いくら大声で言ったところで、18才にならなければ、運転免許を取ることは出来ません。
免許を持っていないことをわかっていて公道を運転すれば、無免許運転、刑法犯で行政処分となります。
知っていて黙って見ていた人は幇助で同罪、懲役または罰金刑となります。
あるいは、大学受験。
受験資格が無いのにセンター試験会場に潜り込み、仮に合格点を取ったとしても、受験そのものが無効であり、大学に入学することなど出来ません。
もしも仮に何かの手違いで大学に潜り込めたとしても、問題が発覚した時点で合格は取り消し、大学には居られなくなります。
では、もし仮にその歯科医が標榜を改め、矯正歯科専門に衣替えして小児歯科学会の専門医も辞退したらどうでしょうか?
上記アメリカの学会の bylawでは、5年間は矯正歯科専門でないとダメですから、2021年に上記の衣替えをしたのなら、それまでは資格外となり、一旦会員資格は抹消、2026年に再度トライしてください、となる筈です。
今の日本にそれを言える矯正専門医が一人でもいるでしょうか?
昔なら、三谷先生、黒田先生、近藤先生など、おかしい物はおかしい、と、自分の事よりも矯正専門医を守るために声を上げる先生がいましたが、今はどうでしょうか。
「友達だから」と、間違ったことでも黙認する。
友達であれば、「お前、間違ってるぞ」、「ここに来たければ小児歯科を辞めてから来い」と言ってやるべきだと思いますが、違うでしょうか。
そもそも、矯正専門医とは何なのでしょうか。
資格?
肩書き?
Status?
患者さんが安心して矯正治療を受けられる先生を見つける際の1つの指標として、「矯正歯科専門医制度」というものがある筈です。
アメリカでは American Board of Orthodontics、ヨーロッパでは European Board of Orthodonticsをはじめとして、各国毎に board systemがあります。
EBOは大学教授でも合格できないほどの難しい試験で、 EBOを持っているというと、その矯正専門医は患者さんからも歯科医からも物凄く respectされます。
歯科大学の矯正歯科の教授で EBOを持っていないと、国から試験を受けろと言われます。
EBOは 2回しか受けれないために、2回試験に落ちて、結果的に教授をクビになるということも珍しくありません。
私自身は日矯専門医も EBOも M-Orthも持っていますが、私自身にとって一番重要だと思っているのは日矯専門医です。
日本では日本矯正歯科学会が専門医制度を 2006年に立ち上げましたが、込み入った事情があり、「日本矯正歯科学会専門医」と表記することは不可で、「日本矯正歯科学会臨床指導医」(以下日矯専門医)という用語を使う事になっています。
発足してから既に17年も経過しているのに、いまだに「日本矯正歯科学会専門医」という用語ではなく「臨床指導医」という、変な呼称になっており、患者さんからも時々「臨床指導医って何ですか?」と聞かれます。
政治的な事には詳しくないので、間違っているかも知れませんが、私が知っている限りでは、日本成人矯正歯科学会と日本矯正歯科協会のそれぞれが「矯正専門医」という語句を使って専門医制度を立ち上げているために、厚労省が混乱を招くとして許可しない、というのが理由だそうです。
日矯専門医の称号がこの先いつまでも使えなければ、困るのは日矯学会会員であり、矯正治療を希望している患者さんです。
日矯専門医委員会は、たった1つのことを実行すれば、この問題は容易に解決すると思いますが、なぜそれをしないのか私にはわかりません。
また、日臨矯退会理由の「会の実態と方向性」ということに関しては、会員のなかで日矯専門医を持っている先生は、たったの40%しかいないということです。
これは、私がここに書かなくても、日臨矯のホームページに掲載されている会員と、日本矯正歯科学会のホームページに掲載されている臨床指導医と照らし合わせれば、誰にでもわかることです。
それを知った時は唖然としましたが、さらに驚くべきは、日臨矯は会員数を維持してゆくために今後は入会基準を一層緩くするらしいということです。
つまり、現時点で日臨矯の会員の60%は日矯専門医の試験を受けていない、ないしは、受かっていない先生であり、今後は上記の入会資格に則って日臨矯が運営されてゆけば、日矯専門医を持っている会員数が減り、日矯専門医を持っていない先生が増える、そうすると会員の矯正歯科レベルも低下する、つまり、日本で矯正歯科専門開業している矯正歯科医のレベルはどんどん低下するということです。
こんな状態で「わたしたちはオルソドンティストです」、「日本臨床矯正歯科医会は、会員一人ひとりが矯正歯科の専門開業医としての豊富な経験と責任の上に立つオルソドンティストであることを厳しく自らに課し、日々患者さんに向き合っています。」などと言える筈がありません。
また、「日臨矯会員の全員が日矯専門医となることを目指す」などと言いながら、日矯専門医を持っていない人が会長に就任するというのは一体どうゆうことなのでしょうか。
私はその先生のことを名前も知らないので、医院のwebsiteを見てみたところ、違反事項が少なくとも3点確認出来ました。
日矯専門医を持っていないから、ホームページが違反していてもお咎め無し?
そうゆう問題では無い筈です。
これで日臨矯会長としての「資質(資格)」があるとは思えませんし、こんな先生が会長になってしまう日臨矯という会は、一体どうゆう会なのか、私には到底理解出来ません。
この先、アライナー矯正は世界中で物凄い勢いで拡大してゆきます。
アライナーその物自体はマテリアルもデバイスも大変な進歩を遂げており、従来の問題点も改善されて来ています。
私はアライナーは否定しませんし、一生懸命やっている第一人者の先生には、もっと頑張って欲しいと応援しています。
しかしながら、アメリカで問題になっているのと同じ問題が日本でも必ず起こります。
矯正の知識が全く無い一般歯科医がアライナーを患者さんに勧める、あるいはヤマト運輸が始めたように歯科医師不在のアライナー矯正がどんどん増え、取り返しのつかないトラブル症例は物凄い数になる、これは間違いありません。
日本の矯正専門医の団体として、一層手綱を引き締めないといけない時であるのに、こんな状態で良い筈がありません。
日本を代表するような矯正歯科専門医の大御所が日臨矯に見切りをつけて次々と退会してゆくのを一大事だと認識しない。
日本の矯正専門医が危機に直面しているというのに、日臨矯の執行部はその問題に真剣に向き合い、会員の質を高め、会を真の専門医が集まる魅力的なものにしようという対策を立て、実行しない(専務のメールを読めば明らかです)。
この専務は役を退いたらしいですが、辞めたら長年積み重ねてきた過ちが消えるわけではありません。
自分の保全を考えず、会のために献身的でなければ、理事になる資格もないし、このような人達が理事になっている以上、会が良くなるわけがありません。
日本の矯正歯科専門医はこの先一体どうなるのでしょうか。
先のアメリカの矯正専門医の学会も襟を正さないと、近い将来、日臨矯と同じ道を辿ることになります。
私が今、学生だったならば、矯正専門医にはならないし、なりたいとも思わないです。
このままでは、近い将来、日本の矯正歯科は崩壊すると思います。
私なら1年もあれば見違えるような矯正専門医の会にする自信がありますが、もう関わりたくありません。
最後にことわりをつけますが、この院長日誌は、会員の皆さんを日臨矯を退会するように誘うものではありません。
私自身、この専務とのやり取りが無ければ退会には至らなかったでしょうし、このようなブログをアップすることもありませんでした。
また、この日誌で日臨矯は私を訴えてくるかも知れませんが、私は事実のみを書いております。
訴訟は困りますが、訴訟を起こす前に、私がどうしてこのような事を書いているのか考えて頂きたい。
私を訴えることよりも、日本の矯正専門医を守るにはどうすることが必要か考えて頂きたいです。
以上、相当の覚悟で書いております。
*具体的には、会からの郵便物が同じ日に2通来るとか、郵便物の中に同封されている返信用封筒にはいちいち切手が貼られているので、料金後納にすれば使用されない無駄な切手代や切手を貼る人件費が削減できるのではないかと指摘したところ、専務からは「切手を貼付する手間は、委託契約をしている事務局が10年以上行っておりますので、これを省略して契約料が減額できるとも思えません。」というナンセンスな返答でした。
海外の学会は、学会誌も subscription、総会の委任状も投票もネットですから、同様に改めれば大幅に通信費と人件費が削減出来る事は明らかで、10年以上経費を無駄使いしてきた、と考えることもなく、間違いを指摘されたことに腹を立てて、俺たち理事に刃向かう奴は許さんと言わんが如く「聞き捨てならない」「時期執行部に申し送りする」等々のメールを送ってよこす。
それだけでなく、私のメールを勝手に他の理事や幹事に CCで送信し、やり取りをする毎に CCの受信者が増えて行く。
メールを他の人に CCで送るならば、送る前に一言断りをいれるのが常識です。
この専務は昔から「自分は特別に優秀、お前らとは違う」という雰囲気ありありのお方でしたが、本当に優秀な人間なら、もう少しやり方を考えると思います。
会長は日臨矯の websiteには立派なことを書いていますが、会長宛にメールを送っても、無視。
歴代会長は丁寧に電話をかけて来てくれて話をしてくれたり、メールで詳細な事情説明を行ってくれましたが、これじゃあ論外、いろんな先生が退会してゆくのも仕方が無いと思いました。
会長をはじめとする理事役員は website上で役職と氏名が公開されていますので、実名を書いても良いと思いますが、差し控えさせて頂きました。
-
第9回 世界舌側矯正歯科学会大会開催さる
3月1~3日、神戸国際会議場にて、9th World Society of Lingual Orthodontic meetingが開催されました。
本学会では、Aligner VS Lingualというテーマでシンポジウムを行うので、話して貰えないかと、学会長の布川先生、大会長の橋場先生から、今から 3年半前の2019年11月、Napaでの Angle biennial meetingの際に頼まれました。
WSLOは3回連続して欠席すると退会になるというルールがあり、自分はWSLOを辞めたいと思っていたので、2013年、Parisで行われた学術大会を最後に出ていませんでした。
Napaで頼まれたときに、にっこり笑って、「残念ながら、僕はもうメンバーじゃ無いんですよ」と言うと、布川先生、橋場先生から、僕は終身会員だと言われ、驚きました。
その場の雰囲気で拍手となって決まってしまい、お受けしたのですが、その後、コロナが蔓延し、1年また1年と延期になり、会場も大阪から神戸に変更になり、今年の3月に開催となりました。
久々の大会場での Oral presentation、思えば、コロナが蔓延してから講演したのは、2020年の Angle meetingと、2020年の甲北信越矯正歯科学会(オンデマンド)、2022年10月の松本歯科大学での学生講義くらいです。
講演は慣れているとはいえ、やはり講演が近づいてくると、ナーバスになり、毎日、夜中にしょっちゅう目が開き、毎朝4時半、5時には寝ていられなくなって起床します。
毎日診療でクタクタになるので、夜はとてもPCを開く気になれず、朝から毎日少しづつ準備です。
今回の講演で一番困ったのは、20分という講演時間で、今までの私の講演は最低でも 30~40分、長いときは 2時間、3時間ということが普通でしたので、20分という短い時間では自分の言いたいことも言えない、症例も見せられない、、、非常に困りました。
でも、パネラーが6人いますので、1人 20分でも 2時間、1人 30分だと 3時間になるので、20分という時間は仕方が無いです。

講演当日の朝。予備機を持っていったのですが、予備機がクラウドとトラブってしまって、メインのマシンまでおかしくなって、滅茶苦茶焦っているところです。ほんとうに、メッチャクチャ焦りました。

本学会での「仕事場」、神戸国際会議場のメインホール
.
.
本学会では、上顎前突を伴う著しい症例など、アライナーでは到底治療出来ないだろうなと思う症例を 3症例、しかも2症例は治療後 10年、15年の長期保定の経過を提示し、さらに「私のリンガルに対する情熱」と題して、35年前から私がやってきたことを、いつもどおり Jokeを盛り込んでお話しました。
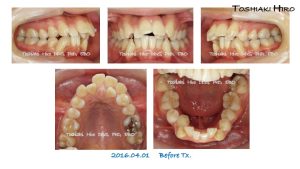
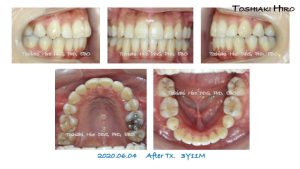
第一症例の治療前と治療後
.
.
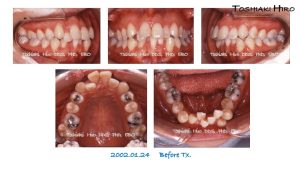
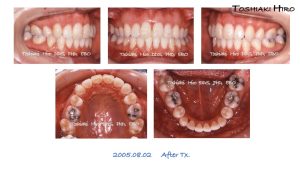
第二症例の治療前と治療後
.
.
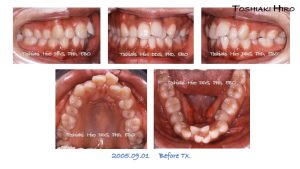
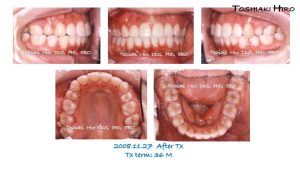
第三症例の治療前と治療後
.
今でこそ、いろいろな装置やインスツルメントが各社から販売されていますが、35年前はブラケットも Kurzのみ、インスツルメントも限られた物しかありませんでした。
無ければ作れば良い、と考え、私のオリジナルのブラケットやインスツルメントを開発し、学会で報告してきました。
いつの時代でも、どんな分野でも、人の作った物を真似て、あたかも自分が最初であるかのように言う人がいますが、この世界でも同じで、例えば、私が考案したヒロ・システムをほんの少しモディファイしただけで、”Now, we are not using Hiro System but Kommon base”などとわざわざ国際学会で言う。
でも結果的にそれでは IBSの精度が出ないので、結局 Kommon baseのコアを切縁・咬合面まで延長して、その延長部分は Bonding後に除去する。
そのまんま Hiro systemです。要するに、自分が追い越されたから邪魔をしてやろう、有名になって気に入らないから恥をかかせてやろう、嫌がらせはそれだけでは無く、矯正メーカーいろんなところに手を伸ばして私の製品開発を妨害する。
そうゆう人間がいるかと思えば、何年もの間 友達面して 頻繁に ひろ矯正歯科に見学に来て、友達だと思うからこそ、いろいろ隠さず見せて教えて、おしまいには私が発明したスロット形状をそのままコピーして学会発表し、一言の挨拶も詫びもなしにメーカーから大々的に売り出す。
Kommon baseの小森先生は、発表に際し、一言 Hiroの名前を出して敬意を表してくれますが、こうゆう奴ら、人間的におかしいでしょう。
頭に来たので、私のプレゼンでは思いっきり毒を吐いてやりました。
自分で考案・発明したものではなく、私の考案を学会で見て、そのままコピーしてあたかも自分で考えたように売り出す、日本の近くの某国では当たり前に行われていることですが、日本で、しかも友達のように振る舞っていた者が無断でこうゆうことをするってのは、正直人間不信に陥りました。
演者 6人の中には、いつも絶対に講演時間を守らない者が含まれていますので、大会長の橋場先生には 20分という時間を絶対に厳守させて欲しいと何回も何回も念押ししてあったにもかかわらず、講演開始の際に座長がやって来て、「Scuzzoだけ 30分話します、遠いところから来てるので」とのこと。
冗談じゃ無いです、みんな話したいことが一杯あるのに 20分でまとめてきているというのに、彼が 10分長く喋れば Discussionが 10分短くなるということが座長なのにわからないのでしょうか。
Scuzzoと Takemotoはいつも講演時間を守らないですが、これは演者として失格、学会で話す資格は無いと思います。
Scuzzoの プレゼンの内容はといえば、いつもどおりのアレな内容、聞きたくもないので、トイレに行きました。
Scuzzoが講演時間を無視して時間超過しても話し続けたために、Discussionは 演者全員一言のみ。
私は Alignerの先生方にいくつも言いたいことを準備していたのに、殆ど言えず、閉会式の時間となってしまいました。
そんな短い時間の中で、どうしても言わなければならなかったことは、Alignerをやっている先生は、写真だけ見せて、治った、治ったと言う先生が多いが、歯科矯正学は evidenceに基づいた医学的治療であって、「歯並べ」をしているわけでは無いので、矯正歯科を名乗るのであれば、治療開始前の検査結果や診断結果、治療目標などもキチンと提示し、治療に際しては、歯科矯正学の基本原則である項目、例えば、治療によって下顎前歯が Flare outしていないか、犬歯間幅径は拡大されていないか等が守られているか、ということを示して欲しいと言わせて頂きました。
私のコメントには、会場で深くうなずいてくれている先生が多く、嬉しく思いました。
(上記だけでなく、治療後の root parallelingはどうであるか、歯根吸収はどうであるか、歯槽骨の状態はどうであるか、治療期間がどれ位で何回来院したか、などの情報が提示されていて当然なのに、これらについては全く触れない先生が非常に多い、こういった点がアメリカでは Lingual Orthodonticsは treatmentと言われているのに対し、Alignerは therapyと言われる所以であると思います、と言いたかったのですが、時間不足で言えませんでした。)
日本矯正歯科学会では、今では Lingualは「リンガルマルチブラケット法」という学術用語が存在し、認定医や専門医の試験にも Lingualで受験することが認められていますが、私がヒロシステムの論文を投稿した頃には、そういった学術用語は無く、Lingualは悪い評判ばかりで、やっている先生も矯正歯科医というより、金だけが目当ての「破壊者」といった否定的な、白い目で見られていたのです。
私は Lingualでも Labialと同じようにキチンと治療出来るということを証明するために、M-Orthの試験に全て Lingualで受験して合格、ヨーロッパの矯正専門医試験にも全て Lingualで受験して合格、日本矯正歯科学会専門医試験も Lingualで受験して合格してきました。
何十年も前から、はじめから Lingualが日矯学会で認められていたわけではなく、現在、日本矯正歯科学会専門医試験においても Lingualが認められているのは、そういった経緯があるからなのだということをお話しし、Alignerの先生方が、自分は素晴らしい治療をしていると思うならば、Alignerの meetingではなくて、普通の矯正歯科の集まり、例えば日本矯正歯科学会などにも treatment recordを提出して、Alignerが認めて貰えるように行動してくださいと発言させて頂きました。
(上記は今回の演者の先生方を批判するものではなく、世間一般的で「マウスピース矯正」を行っている歯科医師、SNSで 自慢げに Alignerの症例写真を出している先生に対して言ったのですが、演者の先生方には、お分かり頂けたでしょうか。)


シンポジウムですから、講演の後は、会場からたくさん質問が出て、演者とディスカッションするのが常ですが、時間が無いため、質問は小川先生1人に限られました。
これじゃあ、シンポジウムじゃなくて、普通の講演にした方が良かったのではないでしょうか。
大体、リンガルを全くやった事も無い先生がリンガルの学会で座長席に座るとは、おこがましいと思いませんか?
Alignerの第一人者である尾島先生は、Alignerの進化と現状についてプレゼンされ、現在は 3D scannerで口腔内を scanし、チェアサイドで速攻で Clin checkを行い、 Thermo Pressではなくdirectに CAD/CAMで Alignerを作製する、しかも形状記憶のマテリアルを使う、とのことでした。
自分は基本的に Alignerは使っていませんし、この学会に出るまでは、Alignerなんかダメだと思っていました。
私が Alignerを使う唯一の例外は、保定中に wireが切れたりして僅かに不正が出てしまった場合で、作製に際しては、通常どおり印象採得し、set upで歯を配列しなおし、Thermo pressで作る、といった古典的な方法で、全て in houseで行っています。
一番の問題は、作製に要する時間と適合性ですが、尾島先生の行われている方法であれば、chair sideでアッという間に出来てしまい、AT社に注文してから2週間近く待たなくても良いといいう点、しかも適合は従来のものに比べて格段に向上しているという点、Alignerの致命的問題点である咬合面を覆ってしまうという点でさえも、この方法であれば自在にコントロールが出来るという点、AT社に法外な費用を支払う必要が無いためにコストが大幅にカット出来るという点等々、これなら Alignerも良いなあ、 Lingualと同じで出来るドクターが適切に使うならアリかなと思いました。
まあ、私が 35年前に Lingualを始めた理由は、当時は誰がやっても治療期間が長く、ちゃんと治らない、舌が傷だらけになる、喋れない、著しい歯根吸収を起こす、顎関節症になる、やっている人間は矯正学の基礎をわかっていない等々さんざんなことを言われていたので、そんなに難しいならやってみようと思って始めたわけで、35年間リンガルをやってきて、これらの問題点を全てクリアして、リンガルでもラビアルと同じ期間で同じ結果を得ることが出来るということを国内外の専門医試験や学会で第三者評価を得て証明出来ましたので、当初の目的は達したわけです。
私にリンガルで治療をして貰いたいという方が多いので、まだやめるわけにはいきませんが、パクリだとか、人の邪魔をする輩は顔も見たく無いし、この世界にも嫌気がさしてきているので、まずはWSLOを退会し、講演も今後は頼まれたら引き受けるのではなく、自分にとって意義のある学会にのみにしようと思っています。
スライドの最後に Good bye, everyone! と書いたのは、その決意表明です。
Conclusionでは下の2枚のスライドを出しました。

Q:「あなたはなぜ山に上るのですか?」
A:「そこに山があるからです」
「登る山は高ければ高い方が良い」
という名言があります。

Q:「Dr.Hiro、あなたは なぜリンガルをやるのですか?」
A:「なぜならそれが一番高い山だからです」
「矯正歯科で 最も難しいテクニックだからです」
最近、ハイブリッド・リンガルなどという方法を提唱している先生がいます。
聞こえは良いですが、要はリンガルでざっと並べて、細かな仕上げはアライナーで誤魔化すというもので、一般歯科の先生が大喜びしそうな方法です。
超一流の料理人は、最初の一品から最後の一品まで気を抜かず、自分に出来る限り精一杯気持ちを込めて作った最高の料理をお客様に出します。
最後の一番大変な部分をアライナーに逃げるというのは、リンガルをリスペクトしていない、矯正治療そのものに気合いが入っていないということに他なりません。
リンガルをやるなら、それ相当に気合いを入れて、最後までリンガルで勝負するのが一流の Lingual Orthodontistではないでしょうか。
個人的にはもう少し期待をしていましたので、正直、ガックリです。
若い先生の中にはリンガルの将来を背負って立つような気合いの入った先生はいないのでしょうか。
私は死ぬまで筋金入りの矯正歯科医でありたいと思っていますので、そんなハイブリッド・インチキはせず、どんなに大変でも最後までプライヤーとワイヤーで勝負します。
学会が終わった夜はパリ大学の Guillaumeを誘って晩御飯。

大学時代の同級生も来てくれました。彼とは学生時代、一軒家を借りてシェアハウスしていました。
思い出話に花が咲きました。
Guillaumeは学会のあと白川郷や高山などを観光し、20日間日本に滞在するそうです。
学会が始まる前日に現地入りして、終わった当日に帰って、翌日から仕事するというのは、日本人だけですね。.

学会が終わって翌日の土曜日は神戸市内を少し散策し、Eggs’n thingsでパンケーキを。
日曜、月曜は松本でゆっくりとお休みさせて頂き、火曜日からいつものお昼御飯も食べれない日常臨床に戻りました。久しぶりに会った友人達


Dr. Fillionと Dr. Stradi
Fillion先生は少し会わないうちに随分歳をとったような気がしました。
Robertoは 2022年の Sorrentoでの ESLOの会長。Key note speakerとして講演を頼まれましたが、コロナ禍でしたので、辞退させて頂きました。


Dr.Kyungと、Dr. Kanarelis
Takisは AthensでのESLOの Presidentで、いつもパリ大学の大学病院でも会います。

学会場の業者展示では、日本を代表する Titan Bicycleの Muller Japanがブース出展。
素晴らしい自転車で、自転車と言うより、芸術品と言った方がピッタリです。
近い将来、世界でも有名なブランドとなるでしょう。
最近の記事
ブログテーマ
アーカイブ
